Thoát vị đĩa đệm là một trong những nguyên nhân hàng đầu gây đau lưng mạn tính và tê bì tay chân ở người trưởng thành tại Việt Nam. Tuy nhiên, phần lớn bệnh nhân chỉ đến khám khi triệu chứng đã tiến triển nặng – khi đó việc điều trị đòi hỏi nhiều thời gian và công sức hơn đáng kể. Bài viết này cung cấp thông tin lâm sàng đầy đủ về cơ chế bệnh, biểu hiện nhận biết, chẩn đoán và các hướng điều trị hiện có – để bạn có đủ thông tin đưa ra quyết định đúng giai đoạn.
- Thoát vị đĩa đệm là gì: Hiểu đúng bản chất bệnh và lý do tại sao nó gây đau dai dẳng, ảnh hưởng đến sinh hoạt hàng ngày.
- Nguyên nhân gây bệnh: Nhận diện được các yếu tố nguy cơ trong thói quen sống của bạn đang âm thầm làm hại đĩa đệm.
- Dấu hiệu nhận biết: Tự đánh giá được triệu chứng đang gặp và biết khi nào cần đến gặp bác sĩ ngay.
- Phương pháp chẩn đoán: Biết được quy trình bác sĩ thực hiện để xác định chính xác tình trạng của bạn.
- Các hướng điều trị: Nắm rõ lộ trình điều trị từ bảo tồn đến can thiệp và biết phương pháp nào phù hợp với mình.
- Cách phòng ngừa: Có được những thay đổi thiết thực trong sinh hoạt để bảo vệ cột sống và tránh tái phát lâu dài.
Nội dung bài viết
- 1 Thoát vị đĩa đệm là gì?
- 2 Nguyên nhân nào gây ra thoát vị đĩa đệm?
- 3 Dấu hiệu và triệu chứng nhận biết thoát vị đĩa đệm
- 4 Những dấu hiệu nặng nào của thoát vị đĩa đệm cần đi khám ngay?
- 5 Thoát vị đĩa đệm có nguy hiểm không?
- 6 Chẩn đoán thoát vị đĩa đệm bằng phương pháp nào?
- 7 Các phương pháp điều trị thoát vị đĩa đệm hiệu quả nhất hiện nay
- 7.1 Điều trị bảo tồn thoát vị đĩa đệm – nghỉ ngơi, thuốc và vật lý trị liệu hiệu quả đến đâu?
- 7.2 Vật lý trị liệu và phục hồi chức năng – liệu trình cụ thể cho thoát vị đĩa đệm là gì?
- 7.3 Tiêm ngoài màng cứng và can thiệp tối thiểu – khi nào có chỉ định?
- 7.4 Phẫu thuật thoát vị đĩa đệm – chỉ định thực sự và khi nào là lựa chọn cuối?
- 8 Cách phòng ngừa thoát vị đĩa đệm hiệu quả nhất
- 9 Câu hỏi thường gặp về thoát vị đĩa đệm
- 9.1 1. Thoát vị đĩa đệm có tự khỏi không – hay cần can thiệp y tế?
- 9.2 2. Điều trị thoát vị đĩa đệm mất bao lâu và phụ thuộc vào yếu tố nào?
- 9.3 3. Thoát vị đĩa đệm có nên đi bộ, tập yoga hay bơi lội không?
- 9.4 4. Châm cứu, bấm huyệt có hiệu quả với thoát vị đĩa đệm không?
- 9.5 5. Thoát vị đĩa đệm có chữa khỏi hoàn toàn được không?
- 9.6 6. Bị thoát vị đĩa đệm có quan hệ được không?
- 9.7 7. Chi phí điều trị vật lý trị liệu cho thoát vị đĩa đệm là bao nhiêu?
- 10 Kết luận – thoát vị đĩa đệm điều trị được nếu phát hiện và can thiệp đúng giai đoạn
Thoát vị đĩa đệm là gì?
Thoát vị đĩa đệm là tình trạng nhân nhầy bên trong đĩa đệm cột sống thoát ra khỏi vòng sợi bao bọc, gây chèn ép lên rễ thần kinh hoặc tủy sống. Để hiểu tại sao tình trạng này lại gây đau dữ dội và tê bì kéo dài, cần nắm rõ đĩa đệm là gì và nó đảm nhận vai trò sinh học nào trong cấu trúc cột sống.
Đĩa đệm cột sống nằm ở đâu và có chức năng sinh học gì?
Đĩa đệm là cấu trúc sụn sợi nằm giữa các thân đốt sống, trải dài từ cột sống cổ (C2-C3) xuống đến cột sống thắt lưng (L5-S1). Mỗi đĩa đệm gồm hai phần: nhân nhầy (nucleus pulposus) ở trung tâm – có thành phần chủ yếu là nước và proteoglycan, chịu trách nhiệm phân tán lực nén – và vòng sợi (annulus fibrosus) bao bọc bên ngoài, cấu tạo từ các lớp collagen sắp xếp chéo nhau để chịu lực kéo và xoắn.
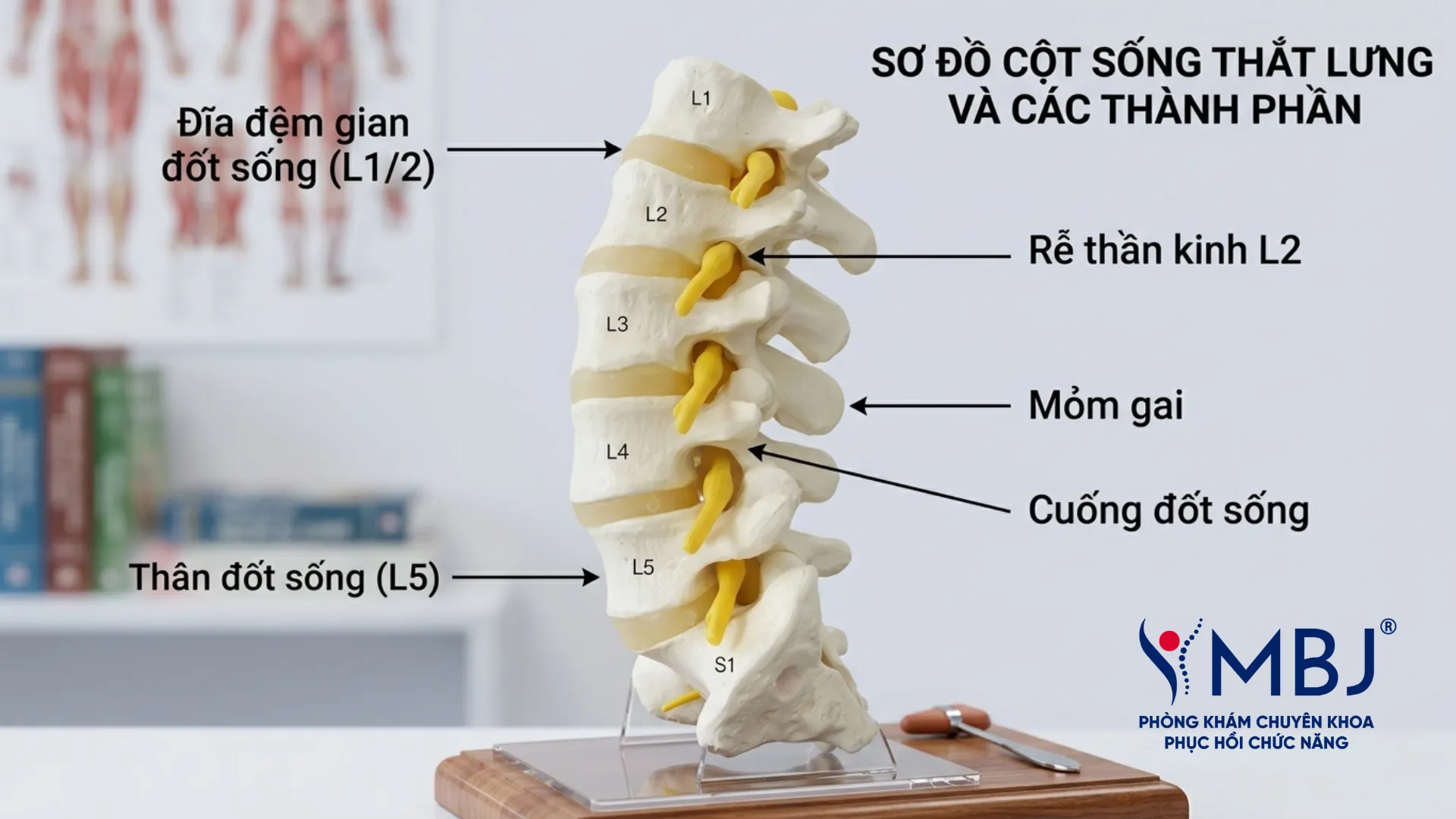
Về mặt sinh học, đĩa đệm đảm nhận ba chức năng chính: hấp thụ lực tác động theo trục dọc khi đứng, đi lại hay mang vác; tạo độ linh hoạt cho cột sống khi cúi, ngửa và xoay; và duy trì khoảng cách giữa các đốt sống – từ đó bảo vệ rễ thần kinh thoát ra ở hai bên không bị chèn ép. Khi đĩa đệm mất nước hoặc bị tổn thương, cả ba chức năng này đều suy giảm theo.
Thoát vị đĩa đệm xảy ra như thế nào – cơ chế từ lồi đến thoát vị?
Quá trình tiến triển của bệnh thường diễn ra theo bốn giai đoạn. Giai đoạn đầu là thoái hoá (degeneration): đĩa đệm mất dần hàm lượng nước, độ đàn hồi giảm và vòng sợi bắt đầu xuất hiện các vết nứt nhỏ. Tiếp theo là lồi đĩa đệm (bulging/protrusion): nhân nhầy di chuyển lệch tâm nhưng vòng sợi vẫn còn nguyên vẹn – đây là giai đoạn có thể phục hồi tốt nhất với điều trị bảo tồn.
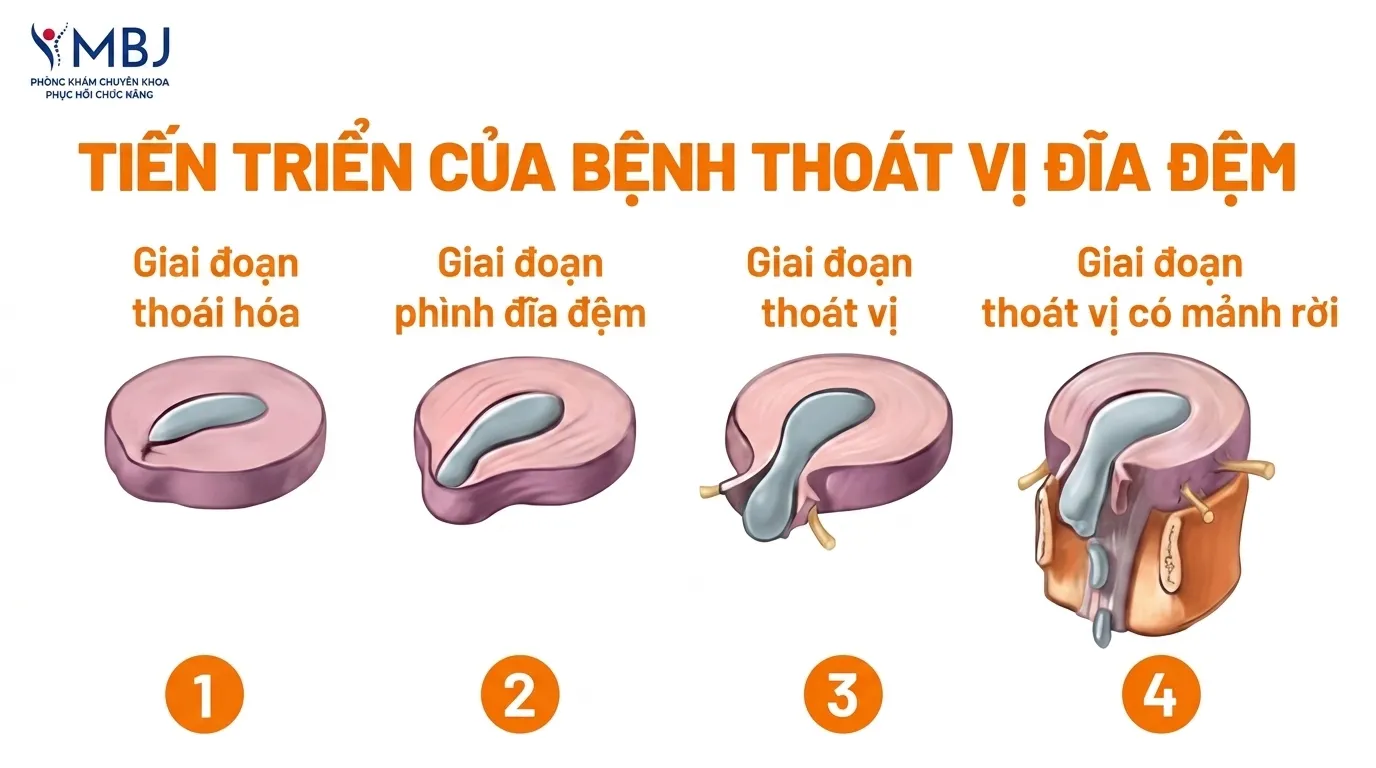
Khi vòng sợi rách hoàn toàn, nhân nhầy thoát ra ngoài – đây là thoát vị thực sự (extrusion). Nếu mảnh nhân nhầy tách rời hoàn toàn và di chuyển vào ống sống, tình trạng được gọi là thoát vị có mảnh rời (sequestration) – mức độ nghiêm trọng nhất, thường gây chèn ép thần kinh nặng và đau dữ dội.
Thoát vị đĩa đệm xảy ra ở những vị trí nào trên cột sống?
Hai vị trí chiếm tỷ lệ cao nhất trong thực hành lâm sàng là cột sống thắt lưng và cột sống cổ. Tại cột sống thắt lưng, tầng L4-L5 và L5-S1 chiếm khoảng 90-95% các trường hợp – do đây là vùng chịu tải trọng lớn nhất của cơ thể. Tại cột sống cổ, tầng C5-C6 và C6-C7 là hai vị trí phổ biến nhất, liên quan trực tiếp đến hội chứng đau vai, tê tay và yếu cơ chi trên. Thoát vị tại cột sống ngực (thoracic) ít gặp hơn nhiều và thường liên quan đến chấn thương hoặc thoái hoá nặng.
Biết đĩa đệm thoát vị ở đâu và diễn tiến ra sao là nền tảng để hiểu bệnh – nhưng câu hỏi thực tiễn hơn với phần lớn bệnh nhân là: điều gì đã khiến đĩa đệm của họ bị tổn thương ngay từ đầu? Phần tiếp theo phân tích các yếu tố nguyên nhân – từ cơ học đến thoái hoá sinh học – giúp xác định nhóm nguy cơ và cơ sở để phòng ngừa.
Nguyên nhân nào gây ra thoát vị đĩa đệm?
Thoát vị đĩa đệm đến chủ yếu do tuổi tác hoặc thường xuyên bê vật nặng, sinh hoạt sai tư thế. Ngoài ra, hút thuốc lá hay thừa cân – béo phì cũng làm bệnh lý tiến triển nhanh hơn.
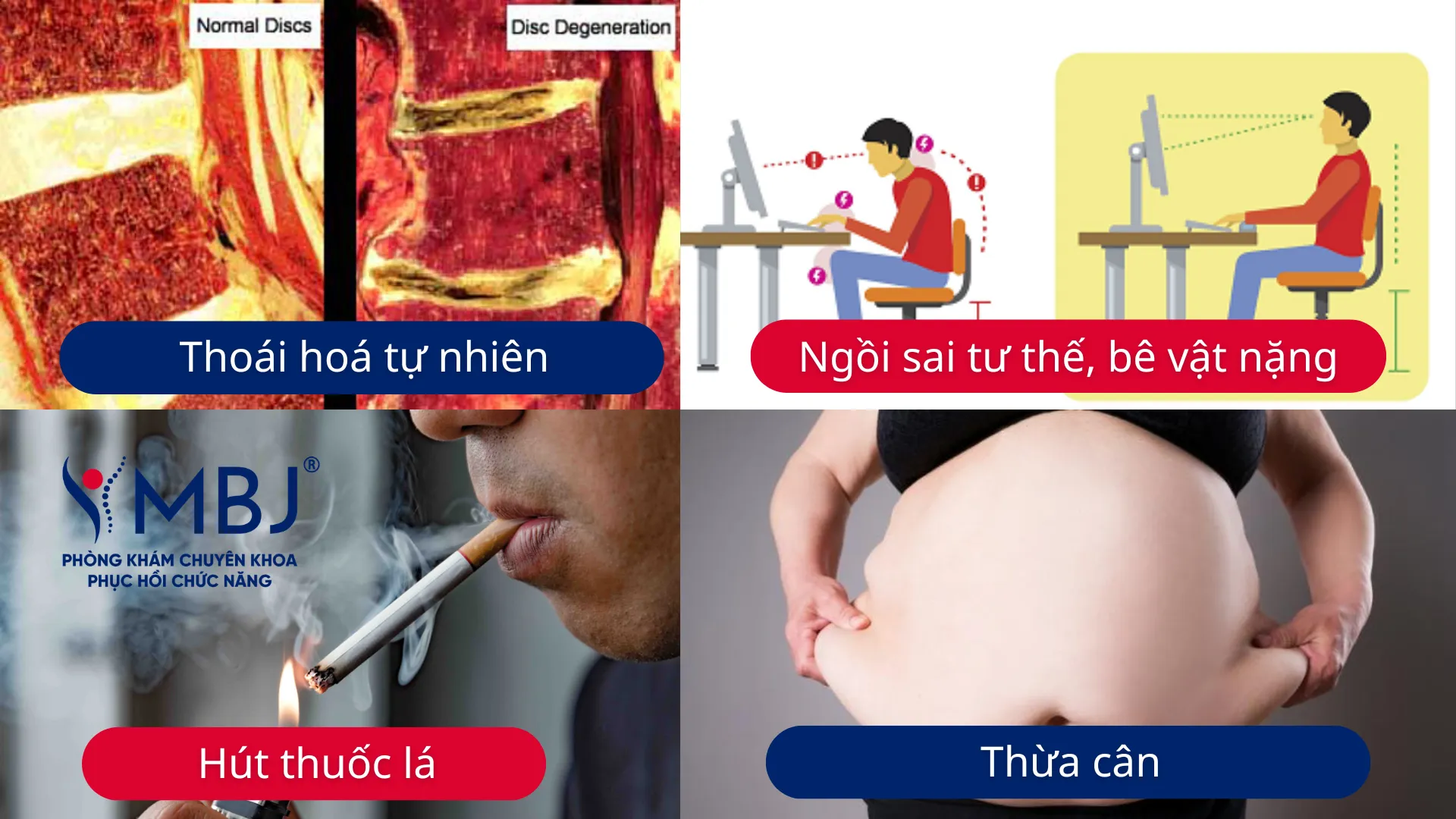
Quá trình lão hoá tự nhiên làm đĩa đệm thoái hoá như thế nào?
Từ khoảng 30 tuổi, hàm lượng nước trong nhân nhầy bắt đầu giảm dần – từ mức 80-90% ở trẻ em xuống còn khoảng 70% ở người trung niên. Song song đó, tốc độ tổng hợp proteoglycan – phân tử giữ nước trong đĩa đệm – cũng chậm lại. Kết quả là đĩa đệm trở nên cứng hơn, kém đàn hồi và nhạy cảm hơn với các lực tác động lặp lại.
Vòng sợi collagen cũng tích lũy các vi tổn thương theo thời gian mà không được sửa chữa hoàn toàn, do đĩa đệm không có mạch máu nuôi trực tiếp sau tuổi trưởng thành – dinh dưỡng chỉ đến bằng cơ chế khuếch tán qua sụn đầu đốt sống.
Tư thế sai, bê vật nặng và chấn thương ảnh hưởng đến đĩa đệm ra sao?
Một nghiên cứu cơ sinh học cho thấy khi cúi người về phía trước 90 độ và đồng thời xoắn cột sống, áp lực lên đĩa đệm L4-L5 có thể tăng lên gấp 5-6 lần so với tư thế đứng thẳng. Đây là lý do tại sao những người thường xuyên bê vật nặng sai tư thế – cúi lưng thay vì gập gối – có nguy cơ thoát vị cao hơn rõ rệt.
Làm việc văn phòng kéo dài trong tư thế ngồi gù lưng cũng tạo áp lực liên tục lên vùng thắt lưng và cổ, dẫn đến mỏi và tổn thương tích luỹ. Chấn thương trực tiếp – như tai nạn giao thông hoặc ngã từ độ cao – có thể gây thoát vị cấp tính ngay cả ở đĩa đệm còn tương đối khỏe mạnh.
Những yếu tố nào làm thoát vị đĩa đệm tiến triển nhanh hơn?
Bên cạnh tuổi tác và cơ học, một số yếu tố làm đĩa đệm suy yếu nhanh hơn đáng kể. Hút thuốc lá làm giảm lưu lượng máu đến sụn đầu đốt sống, ảnh hưởng trực tiếp đến cơ chế khuếch tán dinh dưỡng vào đĩa đệm – đây là yếu tố nguy cơ được xác nhận rõ qua nhiều nghiên cứu dịch tễ. Thừa cân và béo phì làm tăng tải trọng thường xuyên lên cột sống thắt lưng.
Yếu tố di truyền cũng có vai trò: nếu cha mẹ bị thoát vị đĩa đệm sớm, con cái có nguy cơ cao hơn so với dân số chung. Thiếu vận động thể chất dẫn đến suy yếu nhóm cơ cạnh sống và cơ core – làm cột sống mất đi bộ đệm cơ bảo vệ tự nhiên.
Vậy làm sao để phát hiện bệnh thoát vị đĩa đệm kịp thời điều trị? Đừng lo lắng, MBJ sẽ chỉ rõ từng dấu hiệu dễ nhận biết ngay sau đây.
Dấu hiệu và triệu chứng nhận biết thoát vị đĩa đệm
Mỗi vị trí thoát vị đĩa đệm trên cột sống sẽ có triệu chứng đặc thù khác nhau, MBJ đã tổng hợp cụ thể bên dưới.
Triệu chứng thoát vị đĩa đệm cột sống cổ thường gặp là gì?
Thoát vị đĩa đệm cột sống cổ thường biểu hiện bằng đau vùng cổ gáy lan ra vai và cánh tay theo phân bố rễ thần kinh bị chèn ép. Khi tổn thương tại C5-C6, đau và tê thường lan ra mặt ngoài cánh tay, ngón cái và ngón trỏ; khi tổn thương tại C6-C7, triệu chứng lan ra mặt sau cánh tay và ngón giữa.
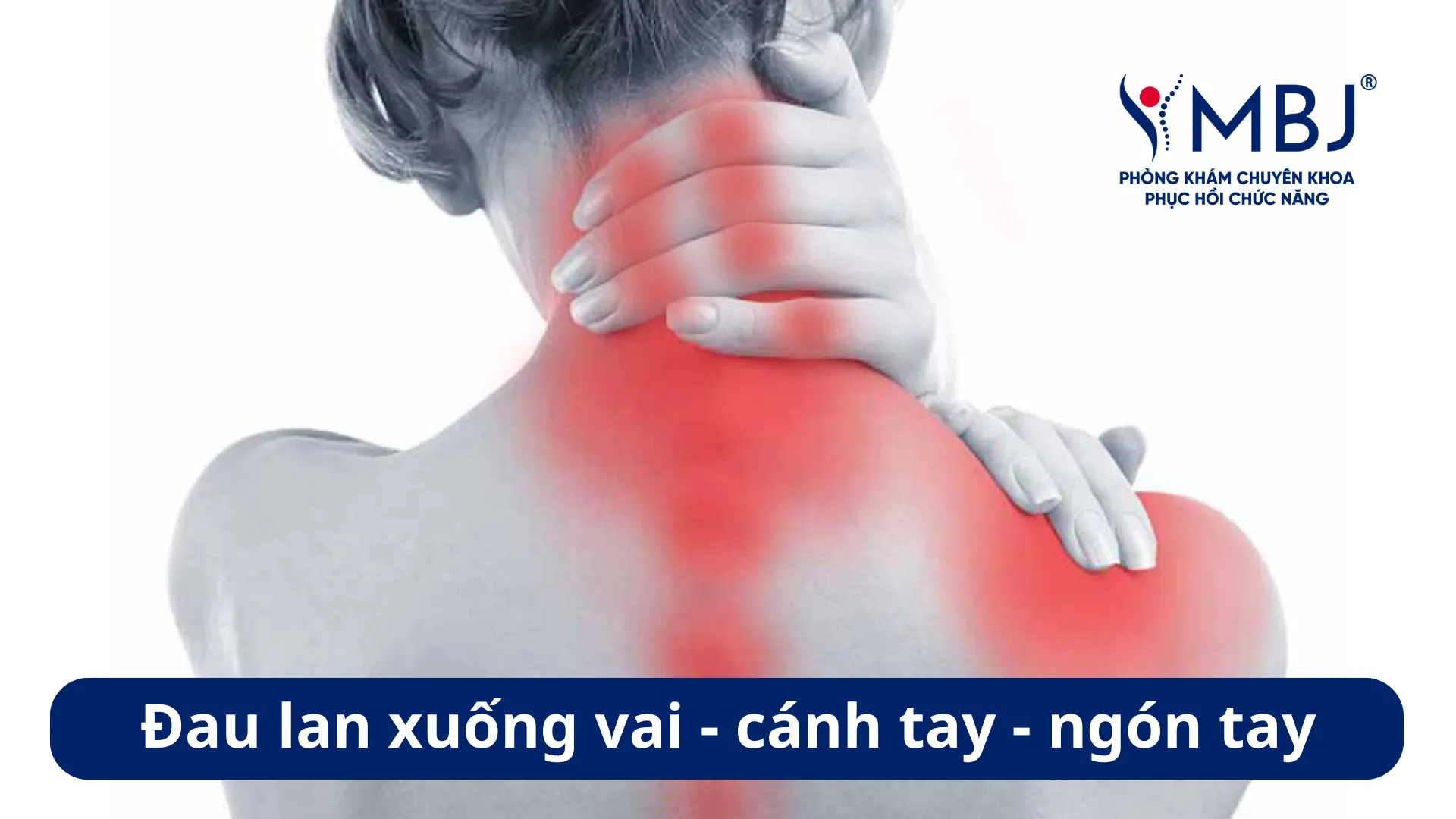
Bệnh nhân thường mô tả cảm giác tê bì kiểu “kiến bò” hoặc “điện giật” khi cúi hoặc xoay cổ. Yếu cơ tay – khó cầm nắm, khó nâng tay lên cao – là dấu hiệu cho thấy tổn thương thần kinh đã ở mức đáng lo ngại.
Triệu chứng thoát vị đĩa đệm cột sống lưng và đau thần kinh tọa khác nhau thế nào?
Thoát vị đĩa đệm cột sống thắt lưng gây đau vùng thắt lưng kết hợp với đau lan xuống mông và chi dưới – triệu chứng này thường được gọi là đau thần kinh tọa (sciatica) khi đường đau đi theo dây thần kinh hông to. Tuy nhiên, cần phân biệt: đau thần kinh tọa là một triệu chứng, không phải là một bệnh – và nó có thể xuất phát từ nhiều nguyên nhân khác nhau bên cạnh thoát vị đĩa đệm, bao gồm hẹp ống sống, viêm khớp cùng chậu hay hội chứng cơ hình lê.
Khi thoát vị L4-L5 chèn ép rễ L5, đau lan ra mặt sau ngoài đùi, cẳng chân đến mu bàn chân và ngón cái. Khi thoát vị L5-S1 chèn ép rễ S1, đau lan dọc mặt sau chân xuống gót và lòng bàn chân.
Nhiều bệnh nhân chưa thể phân biệt thoát vị đĩa đệm với thoái hoá cột sống, bạn nên xem qua bài viết bên dưới để xem điểm khác nhau giữa 2 bệnh lý này nhé!
Những dấu hiệu nặng nào của thoát vị đĩa đệm cần đi khám ngay?
Một số triệu chứng là tín hiệu cảnh báo cần được đánh giá y tế khẩn cấp, không nên chờ đợi hay tự điều trị. Đó là mất kiểm soát bàng quang hoặc ruột – đây là dấu hiệu cổ điển của hội chứng đuôi ngựa (cauda equina syndrome), tình trạng khẩn cấp ngoại khoa.
Tê liệt hoặc yếu cơ tiến triển nhanh ở tay hoặc chân – đặc biệt khi xuất hiện trong vài giờ đến vài ngày – cũng cần được đánh giá ngay.

Ngoài ra, đau không giảm khi nằm nghỉ, đau về đêm kèm sốt, hoặc tiền sử ung thư đều là các dấu hiệu đỏ (red flags) cần loại trừ nguyên nhân nghiêm trọng hơn.
Nhiều bệnh nhân có dấu hiệu bệnh rõ ràng nhưng bỏ qua vì nghĩ chỉ là đau lưng thông thường, vậy nếu để tình trạng bệnh lý kéo dài thì có gây ảnh hưởng như thế nào đến cơ thể?
Thoát vị đĩa đệm có nguy hiểm không?
Phần lớn trường hợp thoát vị đĩa đệm có thể phục hồi tốt với điều trị bảo tồn. Tuy nhiên, khi không được can thiệp kịp thời hoặc điều trị không đúng hướng, bệnh sẽ dẫn đến những tổn thương thần kinh không hồi phục.
Chèn ép rễ thần kinh gây ra những tổn thương gì về lâu dài?
Khi rễ thần kinh bị chèn ép kéo dài – thường trên 3-6 tháng – quá trình viêm mạn tính làm tổn thương bao myelin bọc quanh sợi thần kinh. Hậu quả là dẫn truyền thần kinh bị chậm lại hoặc gián đoạn, dẫn đến tê bì dai dẳng, yếu cơ tiến triển và teo cơ tại vùng chi phối của rễ thần kinh đó.
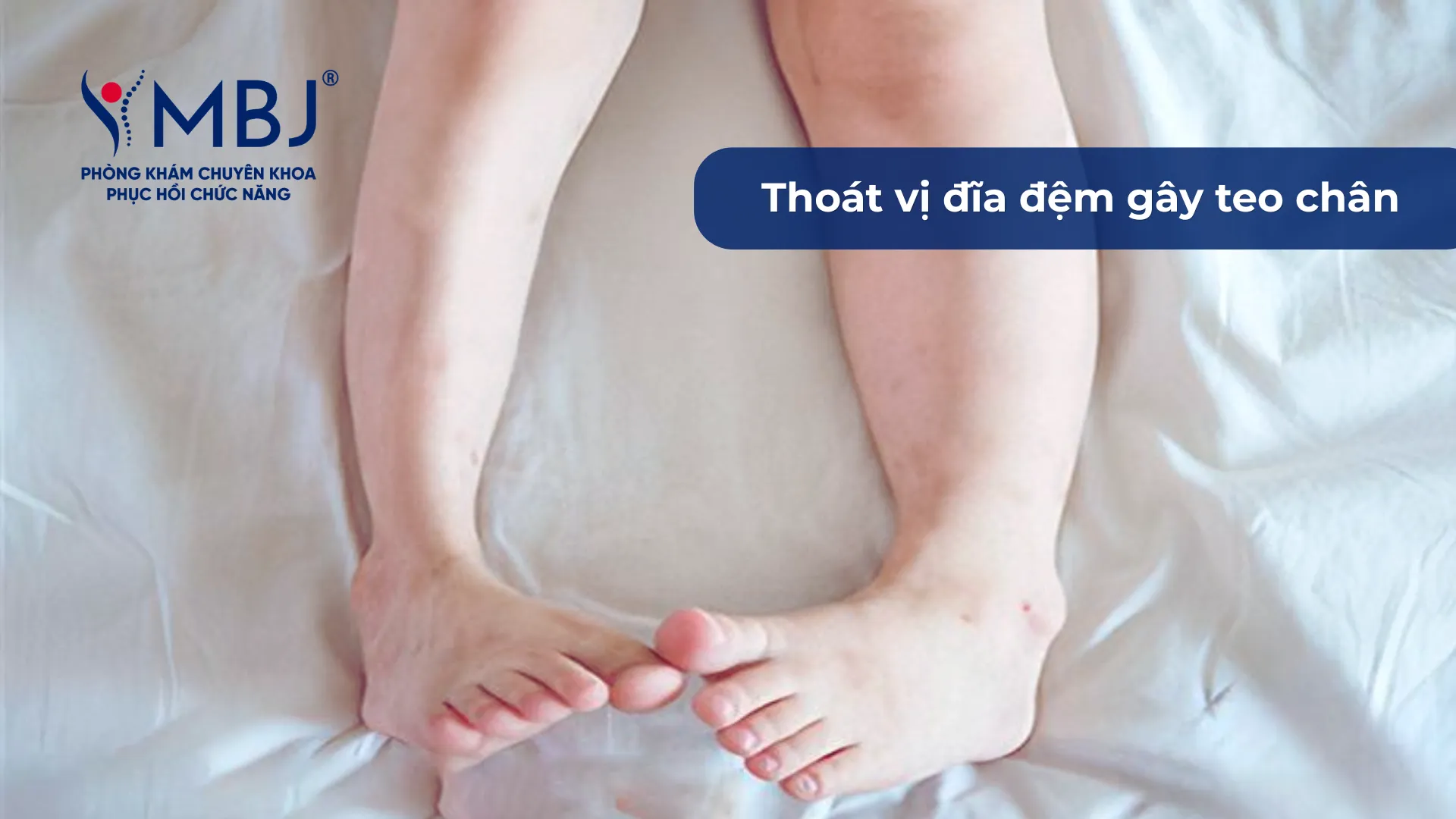
Đặc biệt đáng lo ngại là tình trạng đau thần kinh mạn tính (chronic neuropathic pain) – loại đau này khó điều trị hơn nhiều so với đau cơ học thông thường và có thể tồn tại ngay cả sau khi đã loại bỏ nguyên nhân chèn ép.
Chèn ép tủy sống – biến chứng nghiêm trọng nhất của thoát vị đĩa đệm là gì?
Chèn ép tủy sống (myelopathy) xảy ra chủ yếu tại cột sống cổ – nơi tủy sống vẫn còn hiện diện trong ống sống – và ít gặp hơn tại đoạn thắt lưng vì tủy sống kết thúc tại khoảng L1-L2. Khi tủy bị chèn ép, bệnh nhân có thể mất kiểm soát vận động và cảm giác ở vùng cơ thể phía dưới vị trí tổn thương, dáng đi trở nên loạng choạng, khó phối hợp động tác tinh.
Đây là biến chứng không thể phục hồi hoàn toàn nếu không được can thiệp kịp thời, và là chỉ định phẫu thuật cấp cứu trong nhiều trường hợp.
Khi nào thoát vị đĩa đệm cần đến bác sĩ khẩn cấp – không nên chờ?
Ngoài các dấu hiệu đỏ đã đề cập, có thêm một số tình huống cần đánh giá trong vòng 24-48 giờ: đau cấp tính dữ dội không đáp ứng với thuốc giảm đau thông thường, yếu cơ xuất hiện lần đầu hoặc tiến triển nhanh, và bất kỳ triệu chứng nào ảnh hưởng đến cả hai bên cơ thể – gợi ý tổn thương trung ương thay vì tổn thương một rễ thần kinh đơn lẻ.
Chẩn đoán thoát vị đĩa đệm bằng phương pháp nào?
Thoát vị đĩa đệm được chẩn đoán bằng 2 phương pháp chính là khám lâm sàng và chụp MRI. Mời bạn xem thông tin chi tiết đã được MBJ làm rõ bên dưới.
Bác sĩ chẩn đoán thoát vị đĩa đệm qua khám lâm sàng như thế nào?
Khám lâm sàng thần kinh cột sống bao gồm đánh giá phân bố đau, kiểm tra cảm giác bì da tại các khoanh da (dermatome), đánh giá sức cơ và phản xạ gân xương. Nghiệm pháp Lasègue (straight leg raise test) – nâng thẳng chân lên 30-70 độ gây đau lan xuống chân – có độ nhạy khoảng 80% trong phát hiện thoát vị thắt lưng.
Tại cột sống cổ, các nghiệm pháp Spurling và traction test giúp xác định rễ thần kinh bị ảnh hưởng. Thông tin từ khám lâm sàng quyết định liệu có cần chỉ định hình ảnh học hay không – đây là điểm phân biệt với nhiều cơ sở chỉ dựa vào kết quả MRI mà không thăm khám đầy đủ.
Chụp MRI, CT và X-quang – phương pháp nào chẩn đoán thoát vị đĩa đệm chính xác nhất?
MRI (cộng hưởng từ) là tiêu chuẩn vàng trong chẩn đoán thoát vị đĩa đệm, với khả năng hiển thị trực tiếp cấu trúc đĩa đệm, rễ thần kinh, tủy sống và các mô mềm xung quanh mà không dùng tia X.
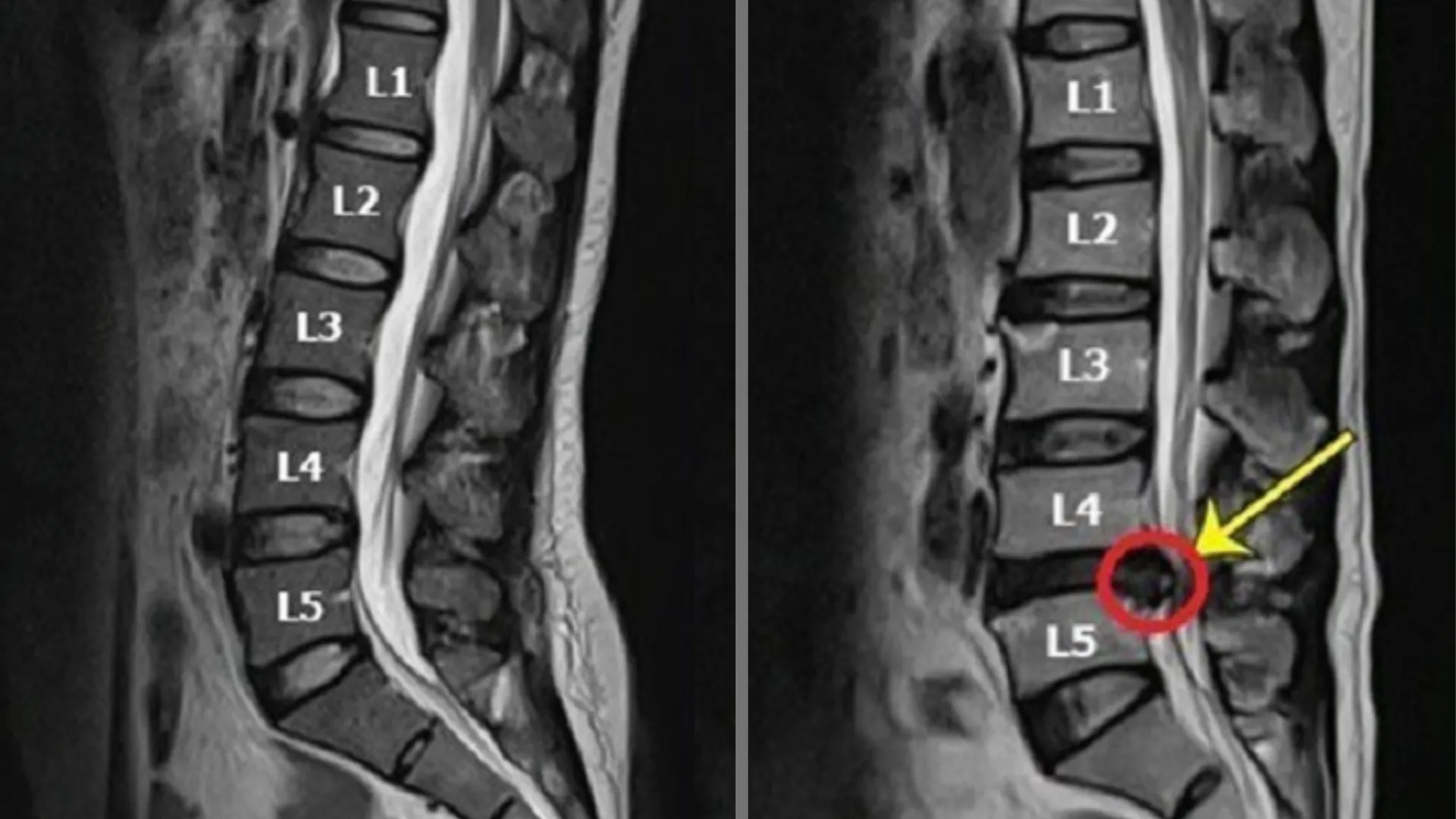
Độ đặc hiệu và nhạy cảm của MRI vượt trội so với CT và X-quang trong phát hiện thoát vị, đặc biệt tại các tầng cổ và thắt lưng. CT scan có vai trò khi cần đánh giá chi tiết cấu trúc xương – ví dụ hẹp ống sống do gai xương – và khi MRI không thực hiện được. X-quang thông thường không hiển thị đĩa đệm nhưng hữu ích trong loại trừ gãy xương, trượt đốt sống và đánh giá tổng thể đường cong cột sống.
Cần lưu ý: khoảng 30% người trưởng thành không có triệu chứng vẫn có hình ảnh MRI cho thấy lồi đĩa đệm – vì vậy kết quả hình ảnh phải luôn được đọc trong bối cảnh lâm sàng cụ thể.
Làm thế nào phân biệt thoát vị đĩa đệm với đau thần kinh tọa và thoái hoá cột sống?
Phân biệt 3 tình trạng này dựa trên sự kết hợp giữa đặc điểm lâm sàng và hình ảnh học.
- Thoát vị đĩa đệm thường có khởi phát tương đối rõ ràng, đau theo phân bố rễ thần kinh và phản ứng với tư thế.
- Thoái hoá cột sống thường diễn tiến âm ỉ, đau lan toả hơn và ít theo phân bố thần kinh.
- Đau thần kinh tọa – như đã đề cập – là triệu chứng có thể xuất hiện trong cả hai, và cần kết hợp khám lâm sàng với MRI để xác định nguyên nhân cụ thể. Điều này quan trọng vì phác đồ điều trị của từng tình trạng có sự khác biệt đáng kể.
Sau khi chẩn đoán và xác định đúng vị trí thoát vị, chúng ta cần lựa chọn hình thức điều trị phù hợp để đạt hiệu quả cao nhất.
Các phương pháp điều trị thoát vị đĩa đệm hiệu quả nhất hiện nay
Hầu hết các hướng dẫn lâm sàng quốc tế đều khuyến cáo bắt đầu bằng điều trị bảo tồn và chỉ xem xét can thiệp xâm lấn khi điều trị bảo tồn thất bại sau thời gian đủ dài – thường là 6-12 tuần. Dưới đây là tổng quan các hướng tiếp cận theo mức độ can thiệp tăng dần.
Điều trị bảo tồn thoát vị đĩa đệm – nghỉ ngơi, thuốc và vật lý trị liệu hiệu quả đến đâu?
Nghỉ ngơi tương đối – không phải nghỉ ngơi tuyệt đối trên giường – kết hợp với thuốc chống viêm không steroid (NSAIDs) và thuốc giãn cơ thường là bước đầu tiên trong kiểm soát đau cấp.
Các nghiên cứu cho thấy khoảng 80-90% trường hợp thoát vị đĩa đệm có triệu chứng cải thiện đáng kể trong vòng 6-12 tuần với điều trị bảo tồn – đặc biệt khi kết hợp thuốc với vật lý trị liệu chủ động thay vì chỉ dùng thuốc đơn thuần. Điểm quan trọng cần nhấn mạnh: mục tiêu của giai đoạn này không chỉ là giảm đau mà còn là phục hồi chức năng vận động và ngăn tái phát.
Vật lý trị liệu và phục hồi chức năng – liệu trình cụ thể cho thoát vị đĩa đệm là gì?
Vật lý trị liệu chuyên sâu cho thoát vị đĩa đệm bao gồm nhiều phương thức khác nhau, được lựa chọn dựa trên vị trí tổn thương, giai đoạn bệnh và đáp ứng của từng bệnh nhân.
Các phương thức điều trị bằng thiết bị – như laser công suất cao, sóng xung kích (ESWT), điện xung TENS và traction (kéo giãn cột sống) – có tác dụng giảm viêm, cải thiện tuần hoàn tại chỗ và giảm áp lực lên đĩa đệm.
Song song đó, các bài tập trị liệu có hướng dẫn – bao gồm các phương pháp McKenzie, Pilates lâm sàng và tập mạnh cơ core – giúp tái lập sự ổn định cơ học của cột sống.
Tại MBJ, liệu trình vật lý trị liệu cho thoát vị đĩa đệm được cá nhân hoá theo từng bệnh nhân – kết hợp hệ thống thiết bị công nghệ cao đạt chuẩn FDA Hoa Kỳ với phác đồ bài tập cụ thể do bác sĩ chuyên khoa cơ xương khớp trực tiếp chỉ định và theo dõi.
Tiêm ngoài màng cứng và can thiệp tối thiểu – khi nào có chỉ định?
Tiêm corticosteroid ngoài màng cứng (epidural steroid injection) có chỉ định khi đau rễ thần kinh mức độ trung bình đến nặng không đáp ứng với điều trị bảo tồn sau 4-6 tuần, hoặc khi cần kiểm soát đau nhanh để bệnh nhân có thể tham gia vật lý trị liệu tích cực hơn.
Hiệu quả giảm đau thường kéo dài vài tuần đến vài tháng – không phải là điều trị căn nguyên mà là cầu nối giúp bệnh nhân vượt qua giai đoạn đau cấp. Các can thiệp tối thiểu khác như tiêm quanh rễ thần kinh (nerve root block) hoặc nucleoplasty có thể được xem xét trong một số trường hợp chọn lọc.
Phẫu thuật thoát vị đĩa đệm – chỉ định thực sự và khi nào là lựa chọn cuối?
Phẫu thuật không phải là lựa chọn đầu tay và không áp dụng cho đa số bệnh nhân. Chỉ định phẫu thuật rõ ràng bao gồm: hội chứng đuôi ngựa, yếu cơ tiến triển nhanh, hoặc đau rễ thần kinh nặng dai dẳng không đáp ứng với 6-12 tuần điều trị bảo tồn tích cực.
Phương pháp phổ biến nhất hiện nay là vi phẫu discectomy – lấy phần đĩa đệm thoát vị dưới kính vi phẫu, có tỷ lệ thành công cao trong giảm đau rễ thần kinh nhưng không loại bỏ nguy cơ tái phát nếu không kết hợp phục hồi chức năng sau mổ.
Cách phòng ngừa thoát vị đĩa đệm hiệu quả nhất
Tuổi tác là yếu tố nguy cơ không thể đảo ngược – đĩa đệm mất nước và suy giảm độ đàn hồi tự nhiên theo thời gian, khiến người trung niên và cao tuổi trở thành nhóm dễ tổn thương nhất.
Tuy nhiên, tốc độ thoái hoá không hoàn toàn do tuổi quyết định: củng cố cơ lõi, điều chỉnh tư thế sinh hoạt và duy trì chế độ dinh dưỡng giàu collagen và canxi là ba can thiệp có bằng chứng giúp làm chậm quá trình này và giảm nguy cơ thoát vị về lâu dài.
Tăng sức mạnh cơ core và cơ lưng – nền tảng bảo vệ cột sống lâu dài
Nhóm cơ core – bao gồm cơ bụng sâu (transversus abdominis), cơ đa rẽ (multifidus) và cơ sàn chậu – đóng vai trò như một “áo giáp cơ học” bảo vệ cột sống.
Khi nhóm cơ này khoẻ mạnh và hoạt động phối hợp tốt, cột sống được giữ ổn định trong mọi tư thế và hoạt động – giảm đáng kể tải trọng lên đĩa đệm.
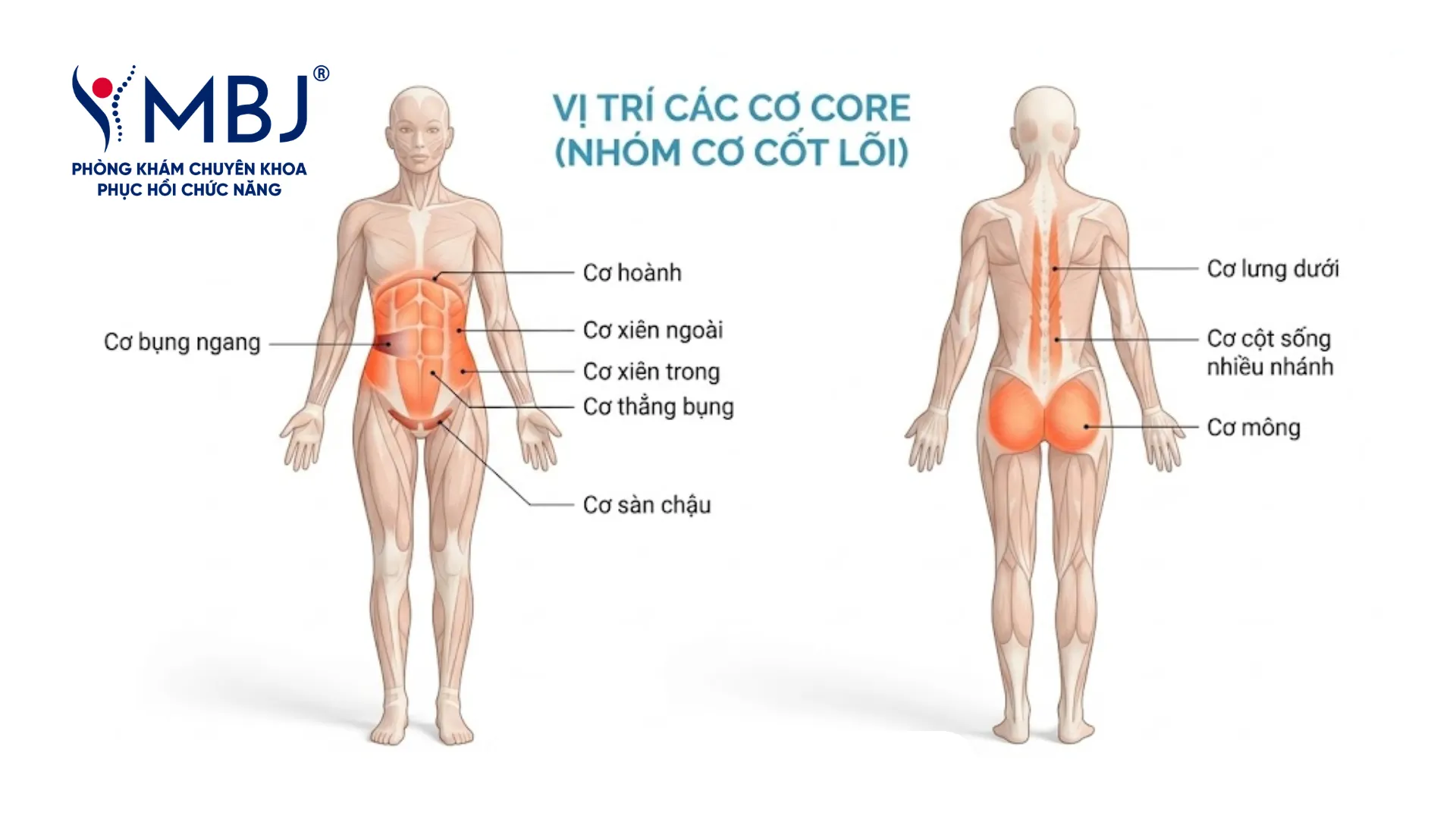
Các bài tập như plank, dead bug và bird-dog được nhiều chuyên gia phục hồi chức năng ưu tiên vì kích hoạt cơ core theo cơ chế đồng co (co-contraction) mà không tạo áp lực uốn quá mức lên cột sống. Bạn nên ưu tiên phương pháp này để phòng ngừa thoát vị đĩa đệm tốt nhất.
Tham khảo: 10+ bài tập hỗ trợ điều trị thoát vị đĩa đệm tại nhà
Duy trì cân nặng hợp lý và chế độ dinh dưỡng hỗ trợ sức khoẻ đĩa đệm
Mỗi kilogam cân nặng dư thừa tương đương với khoảng 3-4 kg lực tác động thêm lên khớp gối và cột sống thắt lưng khi đi lại. Kiểm soát cân nặng về mức BMI lý tưởng (18.5-22.9 đối với người Việt Nam theo tiêu chuẩn WHO Châu Á) là biện pháp phòng ngừa có bằng chứng rõ ràng.
Về dinh dưỡng, đĩa đệm cần collagen, vitamin C và các vi chất khoáng để duy trì cấu trúc – chế độ ăn giàu rau xanh, trái cây và protein từ cá có tác dụng hỗ trợ tổng hợp collagen và giảm viêm hệ thống.
Xem thêm: Thoát vị đĩa đệm kiêng ăn gì?
Những thói quen sinh hoạt cần thay đổi để cột sống không tái phát
Phòng ngừa tái phát là quá trình dài hạn, không kết thúc khi hết đau. Hai thay đổi có tác động lớn nhất là: bỏ hút thuốc lá nếu đang hút, và duy trì thói quen vận động thể chất thường xuyên – ít nhất 150 phút hoạt động cường độ vừa mỗi tuần theo khuyến cáo của WHO.
Điều chỉnh môi trường làm việc ergonomic – ghế ngồi đúng tư thế, màn hình đúng độ cao, bàn phím đúng vị trí – cũng là đầu tư có giá trị đặc biệt với người làm việc văn phòng nhiều giờ mỗi ngày.
Câu hỏi thường gặp về thoát vị đĩa đệm
1. Thoát vị đĩa đệm có tự khỏi không – hay cần can thiệp y tế?
Khoảng 80-90% trường hợp thoát vị đĩa đệm cải thiện đáng kể trong vòng 6-12 tuần mà không cần phẫu thuật. Một phần của sự cải thiện này đến từ quá trình tự tiêu (resorption) của mảnh đĩa đệm thoát vị – được xác nhận qua các nghiên cứu MRI theo dõi dọc.
Tuy nhiên, “cải thiện triệu chứng” khác với “khỏi bệnh hoàn toàn về mặt cấu trúc” – và nếu không điều trị đúng hướng, nhiều bệnh nhân tái phát hoặc tiến triển sang tổn thương thần kinh mạn tính.
Can thiệp y tế – đặc biệt vật lý trị liệu chuyên sâu – không chỉ rút ngắn thời gian phục hồi mà còn giải quyết nguyên nhân cơ học dẫn đến bệnh.
2. Điều trị thoát vị đĩa đệm mất bao lâu và phụ thuộc vào yếu tố nào?
Thời gian điều trị dao động từ 4 tuần đến 6 tháng tùy thuộc vào mức độ thoát vị (lồi hay thoát vị thực sự), thời gian bệnh trước khi điều trị (cấp tính hay mạn tính), vị trí tổn thương, tuổi tác, mức độ tuân thủ phác đồ và sức khoẻ tổng thể.
Thoát vị cấp tính mức độ nhẹ đến trung bình ở người trẻ đáp ứng tốt hơn so với thoát vị mạn tính có tổn thương thần kinh kèm theo ở người cao tuổi. Đây là lý do tại sao không có một “liệu trình chuẩn” áp dụng chung – và đây cũng là lý do phác đồ cá nhân hoá quan trọng hơn bất kỳ quy trình nào khác.
3. Thoát vị đĩa đệm có nên đi bộ, tập yoga hay bơi lội không?
Nhìn chung, các hình thức vận động tác động thấp (low-impact) là phù hợp và được khuyến khích trong giai đoạn hồi phục. Đi bộ nhẹ nhàng trên mặt phẳng giúp duy trì tuần hoàn và không tạo lực nén quá mức lên đĩa đệm.
Bơi lội – đặc biệt bơi ngửa và bơi tự do nhẹ nhàng – là lựa chọn ưu tiên nhờ tác dụng giảm trọng lực. Yoga có thể phù hợp nhưng cần thận trọng: một số tư thế yoga gập lưng mạnh hoặc xoắn cột sống sâu có thể làm tăng triệu chứng, vì vậy cần được hướng dẫn bởi người có chuyên môn về cột sống.
Điều quan trọng là không để đau tăng lên trong và sau khi tập – đây là nguyên tắc hướng dẫn chung để tự đánh giá.
Xem chi tiết: Thoát vị đĩa đệm có nên đi bộ không? Câu trả lời cụ thể từ chuyên gia.
4. Châm cứu, bấm huyệt có hiệu quả với thoát vị đĩa đệm không?
Châm cứu và bấm huyệt có thể có tác dụng giảm đau tạm thời thông qua cơ chế kích thích hệ thống giảm đau nội sinh – và một số nghiên cứu cho thấy hiệu quả nhất định trong kiểm soát đau lưng mạn tính.
Tuy nhiên, bằng chứng lâm sàng về hiệu quả điều trị thoát vị đĩa đệm – so với làm giảm triệu chứng đơn thuần – còn hạn chế. Các phương pháp này không tác động trực tiếp lên cơ chế cơ học của thoát vị và không thay thế được vật lý trị liệu chuyên sâu hay can thiệp y tế khi có chỉ định.
Bạn chỉ nên xem đây là phương pháp hỗ trợ, không phải điều trị chính.
5. Thoát vị đĩa đệm có chữa khỏi hoàn toàn được không?
Thoát vị đĩa đệm không thể chữa khỏi hoàn toàn. Tuy nhiên, Thoát vị đĩa đệm vẫn có thể được kiểm soát và cải thiện đáng kể bằng phương pháp điều trị bảo tồn.
Tham khảo: Thoát vị đĩa đệm có chữa được không? Phương pháp điều trị chuẩn từ MBJ
6. Bị thoát vị đĩa đệm có quan hệ được không?
Người bị thoát vị đĩa đệm vẫn có thể quan hệ tình dục nếu ở trường hợp nhẹ nhưng cần chú ý đến cường độ và tư thế để tránh làm tổn thương cột sống. Việc quan hệ tình dục không nên thực hiện nếu người bệnh bị ở mức độ nặng.
7. Chi phí điều trị vật lý trị liệu cho thoát vị đĩa đệm là bao nhiêu?
Với phương pháp uống thuốc, tiêm giảm đau, bấm huyệt thường có chi phí thấp khoảng vài chục nghìn đến vài trăm nghìn một lần sử dụng. Phương pháp Phẫu thuật đĩa đệm có thể dao động từ 100 – 200 triệu.
Riêng với phương pháp điều trị bảo tồn không thuốc, không tiêm, không phẫu thuật tại phòng khám MBJ, chi phí thường tiết kiệm đến 80% mà vẫn đảm bảo khả năng điều trị dứt điểm một cách tối ưu.
Kết luận – thoát vị đĩa đệm điều trị được nếu phát hiện và can thiệp đúng giai đoạn
Thoát vị đĩa đệm không phải là bản án chung thân với cơn đau. Với sự hiểu biết đúng về cơ chế bệnh, nhận biết triệu chứng sớm và tiếp cận điều trị đúng hướng – phần lớn bệnh nhân có thể phục hồi chức năng vận động đầy đủ và trở lại cuộc sống bình thường mà không cần phẫu thuật.
Điều cốt lõi là không chờ đợi triệu chứng tự biến mất khi đã có dấu hiệu thần kinh, và không bỏ qua giai đoạn phục hồi chức năng sau khi đau giảm – vì đây chính là nơi phần lớn sự tái phát bắt nguồn.
Nếu bạn đang có các triệu chứng nghi ngờ thoát vị đĩa đệm, việc được đánh giá lâm sàng bởi bác sĩ chuyên khoa cơ xương khớp là bước cần thiết đầu tiên – trước khi đưa ra bất kỳ quyết định điều trị nào.

 English
English


